Ukręć łeb bólom szyi – czyli słowem o funkcjonalnej niestabilności odcinka szyjnego

fiz. Jolanta Oleksiak
24.06.2019 r.
Ból szyjnego odcinka kręgosłupa jest istotnym obciążeniem w wymiarze zarówno osobistym, jak i społecznym, dotykającym obecnie od 30 do 50% ogólnej populacji [1].
Między 50 a 85% osób uskarżających się na ten rodzaj dolegliwości nie odnotowuje całkowitego ustąpienia objawów w odpowiedzi na leczenie, a część z nich odczuwa permanentny, upośledzający codzienne funkcjonowanie ból [2]. Kto z nas, przepracowanych ludzi nie zna tego uczucia spiętego karku, ciężkiej głowy, a w gorszych sytuacjach „zablokowania” całej szyi, na skutek jakiegoś szybkiego, zbyt dynamicznego ruchu, najczęściej rotacji (np. oglądanie się w samochodzie przy cofaniu). Prawda jest taka, że większość z nas doświadczyła w którymś momencie swojego życia dolegliwości ze strony górnego kręgosłupa. Palmer i wsp. już 18 lat temu opublikowali badania, z których wynika, że ból szyi powoduje porównywalną absencję w pracy, co ból dolnego odcinka pleców (LBP – low back pain) [3].
Objawy z odcinka szyjnego mogą być powodowane przeróżnymi czynnikami. Choroba zwyrodnieniowa stawów, związana z wiekiem i eksploatacją ciała. Osteoporoza. Reumatoidalne zapalenie stawów. Choroby o podłożu mielopatycznym, miastenicznym, neurodegeneracyjne. Urazy.
Przyczyn może być o groma i ciut ciut. Nie mniej jednak w tym poście chciałabym się pochylić nad czymś, z czym mam do czynienia najczęściej w swojej praktyce gabinetowej.
[werble]
… niestabilność funkcjonalna odcinka szyjnego kręgosłupa.
W większości przypadków staram się unikać słowa ‘niestabilność’, bo naturalnie pacjenci od razu myślą, ze zaraz im coś wyskoczy, albo wgl odpadnie im głowa, więc wolę używać określenia „osłabienie systemu stabilizującego kręgosłup szyjny”. I jest to całkiem dobre określenie (nie żebym się chwaliła, nie ja to wymyśliłam), bo podkreśla fakt, że na to, by kręgosłup był stabilny musi pracować kilka podsystemów. O tym za chwilę. Najpierw take a look na to jak wygląda ta cała szyja od środka.
Krótki rys anatomiczny.
Odcinek szyjny składa się z 7 segmentów. Biorąc pod uwagę pewne różnice w budowie poszczególnych kręgów dobrze jest podzielić sobie ten kręgosłup na:
Górny kręgosłup szyjny: potylica do C3
Szczególna budowa dwóch pierwszych kręgów szyjnych wyróżnia ten odcinek znacznie. Mamy tu bowiem do czynienia z Atlasem (I-szym kręgiem, C1), który ‘siedzi’ na Axisie (II-gim kręgu, C2). Struktury kostne przejścia czaszkowo-szyjnego tworzone są przez kłykcie potyliczne o owalnym kształcie, ustawione pod kątem 30 stopni do osi poprzecznej ciała. Razem z pasującymi do nich, wklęsłymi powierzchniami stawowymi atlasu tworzą połączenie C0-C1, gdzie zachodzą głównie ruchy zgięcia-wyprostu w stosunku 1:2 (15-30 stopni), natomiast w połączeniu C1-C2 ruchy rotacyjne w zakresie 35-40 stopni, co stanowi ok połowę całkowitej rotacji odcinka szyjnego. Znaczne nagromadzenie więzadeł hamujących ruch w przejściu czaszkowo-szyjnym decyduje w głównej mierze o jego stabilności. W przypadku niewystarczającej stabilizacji ze strony struktur kostnych, to właśnie na więzadłach i mięśniach spoczywa odpowiedzialność utrzymania głowy na miejscu. Głównym filarem więzadłowym połączenia C0-C1 jest membrana szczytowo-potyliczna przednia i tylna, mająca swoje połączenia aż do opony twardej rdzenia kręgowego oraz membrana szczytowo-obrotnikowa, łącząca się z więzadłem żółtym i więzadłem podłużnym tylnym [6]. C1-C2 stabilizowane są w głównej mierze przez więzadło poprzeczne (utrzymane w stałym napięciu), wspomagane jest przez więzadła skrzydłowe lewe i prawe (napinające się i rozluźniające w zależności od wykonywanej rotacji). Pierwszym ‘normalnym’ stawem jest połączenie C2-C3, ponieważ zawiera powierzchnie stawowe górne i dolne oraz krążek międzykręgowy.
Środkowy kręgosłup szyjny: C3 do C5 i dolny kręgosłup szyjny: C5 do C7 (funkcjonalnie do Th4)
Segmenty ruchowe w tym odcinku składają się zawsze z 2 stawów międzywyrostkowych, dysku oraz czymś, co jest unikalne dla odcinka szyjnego, czyli symetrycznych stawów unkovertebralnych, leżących pomiędzy wyrostkami haczykowatymi. Dodatkową, wyjątkową tutaj rzeczą jest obecność otworów w wyrostkach poprzecznych, przez które symetrycznie po obu stronach przebiegają tętnice kręgowe.
Wszystko to absolutnie nic nie mówi przeciętnemu zjadaczowi chleba, którego boli szyja. Ale dla fizjoterapeuty relacje anatomiczne w kręgosłupie szyjnym mają sztandarowe znaczenie i są podstawą przeprowadzenia bezpiecznego i czułego badania funkcjonalnego.
Ale anatomia zawsze była trudna i upierdliwa. Nawet jako egzamin na pierwszym roku studiów. Teraz coś łatwiejszego i po polskiemu.
Wyobraź sobie swoją szyję, jako pole bitwy. Na polu bitwy zawsze jest jakiś generał i żołnierze, którzy wyposażeni są w jakąś broń. Generał. Żołnierze. Broń.
Broń – podsystem pasywny. Pasywny, czyli wszystko to, co składa się na szyję i jest BIERNE. Więzadła (nie mają zdolności kurczliwych), struktury kostne, torebki stawowe. Stabilność tego podsystemu zależy bezpośrednio od integralności struktur, które go tworzą. Jeśli struktury pasywne ulegają uszkodzeniu, często dochodzi do tak zwanej ‘niestabilności strukturalnej’. Słowem: żołnierzowi zaciął się karabin i nie może strzelać (osteofity, wyrośla kostne). Albo skończyła mu się amunicja (choroba zwyrodnieniowa stawu, brak ślizgu). Albo skrzywiła mu się lufa i krzywo strzela (jednostronne obluzowanie więzadeł skrzydłowych). Niestabilność strukturalna jest określana jako ponadprzeciętny zakres ruchomości w kierunku gry stawowej, z nieprawidłowym zachowaniem oporu. Oznacza to ni mniej ni więcej to, że ruch każdego stawu ma jakąś swoją fizjologiczną normę i na końcu tego ruchu spodziewamy się określonego oporu (dobry fizjoterapeuta wie jakiego oporu ma się spodziewać dla jakiego stawu). Jeśli ruch zachodzi ponad fizjologiczną normę i opór końcowy jest nieprawidłowy (np. zbyt luźny), a zwłaszcza kiedy nakładają się na to jakieś symptomy, to mówimy o niestabilności.
UWAGA: nie mylić z hipermobilnością, która również jest ruchem ponad fizjologiczny zakres, natomiast z zachowanym prawidłowym oporem końcowym!
Żołnierze – podsystem aktywny – mięśnie. Stabilność segmentu kręgosłupa zależy od zdolności jednostki mięśniowej do wygenerowania określonej siły, utrzymywanej przez określony czas (wytrzymałość mięśniowa). Jak wiadomo – szary żołnierz ma na wojnie najmniej do powiedzenia. Po prostu bez sprzeciwu wykonuje rozkazy. Mięśnie działają w podobny sposób. Timing i siła skurczu są w pełni kontrolowane przez CUN (centralny układ nerwowy). Jeśli generał wyda zły rozkaz – żołnierze pójdą nie w tę stronę. Jeśli generał będzie pijany – żołnierze nie będą wiedzieć, co robić. Jeśli generał zapomni o racjach żywieniowych – żołnierze będą słabi i wygłodzeni. Podsystem aktywny będzie ściśle wiązał się z tematem, który wybitnie nas dzisiaj interesuje, czyli z niestabilnością funkcjonalną. Niestabilność funkcjonalna oznacza utratę możliwości utrzymania optymalnego ustawienia kręgów względem siebie w warunkach fizjologicznego obciążenia, bez pierwotnego lub wtórnego urazu rdzenia kręgowego, deformacji oraz dużego bólu.
Generał – podsystem regulujący – CUN i OUN (obwodowy układ nerwowy). Odpowiada za aktywny podsystem, ale jest zależny od informacji płynącej z podsystemu pasywnego. Generał odpowiada za żołnierzy, ale jeśli broń jest przestarzała i nie działa, to nawet najlepszy strateg niewiele wskóra. ALE:
są sytuacje, w których nawet niedozbrojona i mniej liczebna armia pokonuje rywala. Kettler i wsp. Wykazali, iż mięśnie mechanicznie stymulowane stabilizują niestabilny segment [4]. Co oznaczałoby, iż odpowiedni trening mięśni może skompensować uszkodzenia strukturalne i że jeden podsystem może wyręczać częściowo drugi. Oczywiście wszystko to do pewnego stopnia.
Niestabilność funkcjonalna - mamy z nią do czynienia, gdy podsystemy nie są w stanie zapewnić stabilności segmentu ruchowego kręgosłupa.
Celem tego wpisu jest odpowiedź na pytanie, jak poradzić sobie z niestabilnością funkcjonalną odc. szyjnego. Nie mniej jednak, po powyższym wstępie, uwzględniającym różnorodność podłoża, na jakim mogą występować objawy z odcinka szyjnego, jestem zmuszona napisać o objawach kardynalnych niestabilności strukturalnej, które samego pacjenta powinny zaniepokoić i skłonić do odwiedzenia lekarza, a rozsądnego fizjoterapeutę do odesłania pacjenta do specjalisty w celu pogłębienia diagnostyki. Są to:
Objawy rdzeniowe
- Brak równowagi w czasie chodu
- Potykanie się
- Ataksja
- Zaburzenie czucia w obrębie rąk lub nóg
- Utrata kontroli nad zwieraczami
- Wygórowanie odruchów
- Odruchy patologiczne (babiński, klonus)
- Spazm mięśniowy
Stwierdza się niestabilność strukturalną C1-C2, u pacjentów, u których przestrzeń pomiędzy zębem obrotnika a otworem kręgowym dźwigacza jest większa niż 7 mm [5].
Objawy niewydolności kręgowo-podstawnej (5-tka Comana, 1986):
- Diplopia (podwójne widzenie)
- Dysphagia (zaburzenia połykania)
- Dyzarthria (zaburzenia mowy)
- Dizzines (zawroty głowy)
- Drop attacks (utraty przetomności)
DLA FIZJO: Jeśli któreś z tych objawów w sposób ewidentny zaobserwujesz u swojego pacjenta (zwłaszcza gdy w historii jest uraz odcinka szyjnego lub wypadek komunikacyjny) – odeślij do lekarza. Stanowi to czerwoną flagę dla terapii manualnej, czyli ewidentne STOP dla fizjoterapeuty.
Do objawów dodatkowych, niekoniecznie świadczących o tym, że zaraz nam głowa odpadnie, tylko że możemy mieć do czynienia z niestabilnością funkcjonalną należą:
- Ból
- Ograniczenie ruchomości
Kontrola mięśniowa odcinka szyjnego
Zajmijmy się przez chwilę żołnierzami. Tymi tępymi szeregowcami, wykonującymi bezwolnie rozkazy bezwzględnych generałów.
Mamy dwa rodzaje żołnierzy w swoim ciele. Są ci, którzy utrzymują flankę (nie mam pojęcia czy tak się mówi, ale jest za późno by to teraz sprawdzać). Mają za zadanie za wszelką cenę utrzymać pozycję. To są mięśnie lokalne. Są mięśniami jednostawowymi, ich przyczepy początkowe i końcowe zlokalizowane są blisko stawu, ramię dźwigni jest krótkie, przez co ich aktywność, powoduje kompresję stawu, jednocześnie go stabilizując w pozycji. Położone głęboko. Dla odcinka szyjnego mięśniami stabilizującymi są:
- Rectus Capitis anterior and lateralis
- Longus Colli
- Longus Capitis
- Semispinalis cervicis
- Multifidius
Z drugiej strony mamy żołnierzy odpowiedzialnych za atak. Ofensywnie ruszają na wroga, powodując przemieszczanie się armii, przesuwanie linii frontu. To są mięśnie globalne. Ich zadaniem jest wykonanie konkretnego ruchu. Często są mięśniami wielostawowymi, których przyczepy końcowe i początkowe są od siebie dość znacznie oddalone. Nie wykazują zdolności tonicznych, czyli stabilizujących pojedynczy staw. Położone powierzchownie. Dla odcinka szyjnego mięśniami globalnymi są:
- Sternocleidomastoideus
- Scaleni
- Semispinalis Capitis
- Splenius Capitis
W idealnych warunkach, w pełnym zdrowiu i fizjologii mięśnie lokalne i globalne powinny pracować we względnej równowadze. Niestety często (patrz: pierwsze zdanie wpisu) równowaga ta zostaje zachwiana. Dzieje się tak z różnych względów. Zaburzenia posturalne, nawyki ruchowe albo ich brak, przebywanie w statycznych pozycjach długi czas, często, zaburzenia psychosomatyczne, dawne urazy ect.
Statystycznie częściej dzieje się tak, że dysfunkcji ulegają mięśnie stabilizujące i w większej ilości przypadków są to zginacze.
Niewydolność głębokich zginaczy szyi skutkuje takim widokiem:
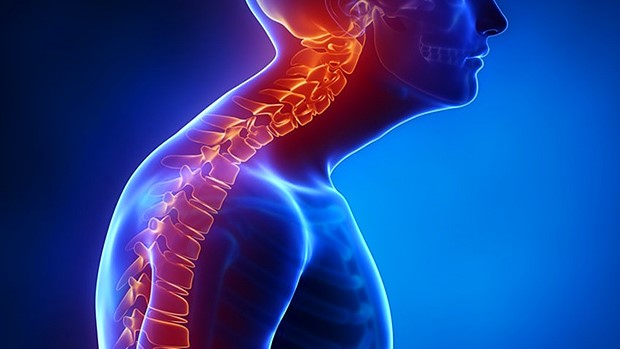
Funkcjonalna niestabilność szyi często manifestuje się ustawieniem głowy w tzw. protrakcji, czyli z brodą wysuniętą ku przodowi. Głowa, która jest ustawiona nad klatką piersiową, z zachowaniem odpowiedniej krzywizny (lordozy) waży około 4-5kg, czyli 7% wagi ciała. Każde wysunięcie głowy i szyi o 2,5 cm w przód powoduje większe obciążenie na kręgosłup o 4,5 kg [6].
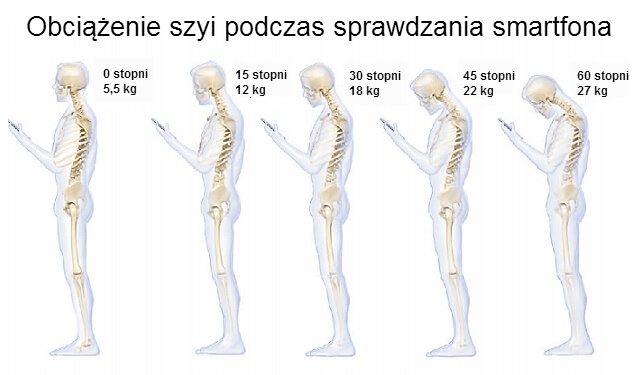
Mówi się w tej chwili o takich zjawiskach jak „SMS neck” (szyja smsowa), zespół smartfona itd. Nie da się zaprzeczyć, że częstotliwość występowania tego zaburzenia postawy jest związana z ilością czasu, jaką obecnie przeciętny człowiek poświęca na pracę przed komputerem, czy bycie ciągle z głową w telefonie. Ale dotyczy to również nałogowych moli książkowych, czy ludzi starszych, u których wraz z wiekiem dochodzi o ogólnego osłabienia większości stabilizatorów, a szyja nie jest w tym względzie wyjątkiem.
Jak widać na zdjęciu protrakcja głowy powoduje, że górny odcinek szyjny ustawiony jest w wyproście, podczas gdy dolny – w zgięciu. Taki stan, utrzymywany permanentnie prowadzi do usztywnienia segmentów górnego i dolnego szyjnego. Kręgosłup jest systemem naczyń połączonych, więc jeśli coś się rusza za mało, to inne musi ruszać się ponadprogramowo, żeby nadrobić. Środkowy szyjny nadrabia więc za górę i dół, doprowadzając tym samym do funkcjonalnej niestabilności na tym właśnie poziomie.
Nie będzie wielkim zaskoczeniem więc, że chcąc przywracać fizjologiczne relacje poszczególnych segmentów kręgosłupa szyjnego, będziemy starali się: rozruszać trochę dół, sprowadzić górę z wyprostu do pozycji neutralnej oraz ustabilizować sfatygowany środek.
Jak to zrobić? – o tym w następnym wpisie 😉
Bibliografia:
- Carroll LJ, Cassidy JD, Peloso PM, Giles-Smith L, Cheng CS, Greenhalgh SW, Haldeman S, van der Velde G, Hurwitz EL, Côté P, Nordin M, Hogg-Johnson S, Holm LW, Guzman J, Carragee EJ, Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders. Methods for the best evidence synthesis on neck pain and its associated disorders: the Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders. Spine (Phila Pa 1976). 2008 Feb 15; 33(4 Suppl):S33-8.
- Carroll LJ, Hogg-Johnson S, van der Velde G, Haldeman S, Holm LW, Carragee EJ, Hurwitz EL, Côté P, Nordin M, Peloso PM, Guzman J, Cassidy JD. Course and prognostic factors for neck pain in the general population: results of the Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders. Spine (Phila Pa 1976). 2008 Feb 15; 33(4 Suppl):S75-82.
- Palmer KT, Walker-Bone K, Griffin MJ, Syddall H, Pannett B, Coggon D, Cooper C Scand J Work Environ Health. Prevalence and occupational associations of neck pain in the British population. 2001 Feb; 27(1):49-56.
- Kettler A, Hartwig E, Schultheiss M, Claes L, Wilke HJ. Mechanically simulated muscle forces strongly stabilize intact and injured upper cervical spine specimens. J Biomech. 2002 Mar;35(3):339-46.
- Strona internatowa: terapiafunkcjonalna.pl, Dostęp z dnia: 14.06.2019
- Godek P, Diagnostyka różnicowa połączenia czaszkowo-szyjnego i górnego odcinka szyjnego C1/C2/C3, Praktyczna fizjoterapia&rehabilitacja, 6 września 2018, NR 80 (Luty 2017)

fiz. Jolanta Oleksiak
24.06.2019 r.